- コロナうつ、在宅うつも!増えるメンタル不調者、企業のメンタルヘルス対策が必要です
- 基礎からわかるメンタルヘルス対策(3つの予防、4つのケア)
- 早期発見・早期対応のための取組み、NG面談のポイント!エン・ジャパンの事例も紹介!
政府が、7割のテレワーク勤務を要請したことで、企業としては社員が見えにくい中でメンタルヘルスケアを実施する必要があります。
とはいえ、何に気をつけて、どうすれば良いかと悩む中小企業の声も。そこで今回は『基礎からわかる「企業のメンタルヘルス対策」』と題し、企業が知るべきメンタルヘルスケアの基礎と、早期発見のための取り組み等をエン・ジャパンの事例と共にご紹介します。
厚生労働省の発表では、昨年2月~11月、各自治体の「心の相談」窓口に寄せられたコロナに関する不安や悩みなどの電話相談は2万件超と大きく増加。
感染に対する不安はもちろん、失業や仕事・アルバイトの休業による収入減少などの生活不安、テレワークや在宅で働いている人からは「在宅勤務で人と会う機会が減り、憂鬱」といった声も寄せられるなど、多くの人がコロナによるストレスを抱えていることが見て取れます。
その中でも休業、出社制限、テレワークなど、働き方が大きく変わった企業ほど社員のストレスは大きく、メンタルヘルスへのケアが必要となっています。
社員に目が届く人数の中小企業であっても、続くコロナ禍ではメンタルヘルス対策は必須。メンタルケアの基礎を、本特集で一度確認して下さい。
まず、こころの病気など、職場でメンタル不調が起こるプロセスを確認していきましょう。
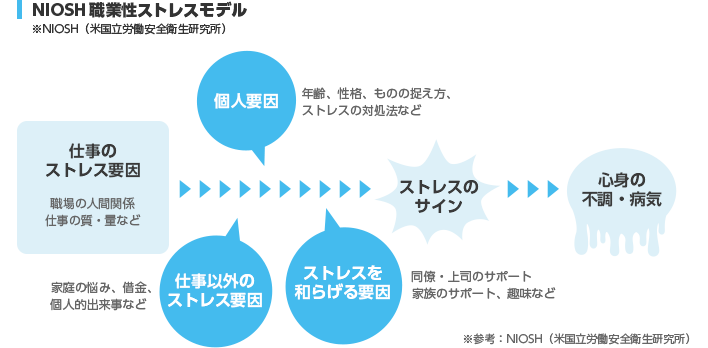
人間は誰しも日常的にストレスを感じており、職場においても例外ではありません。そして、社員が高いストレスを感じている状態が続くと、メンタルだけではなく身体面の健康も阻害されるリスクが高まり、仕事へのモチベーションや生産性も低下することがわかっています。
上図のNIOSH職業性ストレスモデルは、米国労働安全衛生研究所であるNIOSHが作成したモデルです。職場のストレッサー(ストレス要因)がストレス反応を起こし、その後こころの病気に至るプロセスを表しています。プロセスにおいて、仕事外の要因、個人要因、緩衝要因によって修正されると言われています。特に緩衝要因にあたる周囲のサポートの有無は、ストレス反応の軽減に影響します。
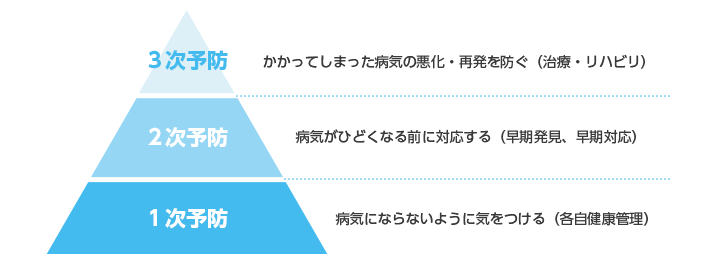
職場のメンタルヘルス対策は、1次予防、2次予防、3次予防の3つに分けられています。
具体的には、メンタル不調者本人はもちろん、上司・同僚への気づきの支援や、ストレスチェック、検診、相談窓口などの体制整備を行います。
特に、部長・課長など管理監督者には社員の健康を守る義務があり、異変を感じた際に該当社員との対話や検診を促す必要があります。ベテランの監督者であれば経験上、身に付いているかもしれませんが、若手監督者や多忙なプレイングマネージャーのいる職場、メンタルヘルス教育が行われていない職場では、人事・労務・総務担当者からの啓発や支援が鍵になります。また、勤怠データの確認ができる役職であれば、社員の不自然な遅刻、欠勤、早退に気付くと共に、監督者にアラートを発信していくことが可能です。
治療で休職中の社員への精神面でのフォローや、復帰する際のリハビリ出勤の支援と、再発予防にむけた取り組みを実施します。
また、真面目な社員ほど休職することで会社に迷惑をかけてしまったと復帰を焦る傾向があります。順調に回復しているように見えても、3ヶ月から半年の期間で、再度不調に陥ることもあり、定期的な面談の機会に、慌てず療養するよう伝えることが大事です。復帰に関しては、医師の診断結果や判断をしっかりと聞き、本人と相談の上、進めていきましょう。
厚生労働省が「労働者の心の健康の保持推進のための指針」で定めた4つのケアをご確認ください。

メンタルケアの基本的な考え方はわかるものの、実際メンタル不調者にはどう対応したらいい?という人事担当者の声が散見されます。その中でも、「早期発見ができない」「気が付いた時には、もう社員のメンタルがだいぶ悪化していた…」という声が多く聞かれます。ここからは、実践編として、「早期発見」のポイントをご紹介します。
メンタル不調は、本人も気づかないうちに進⾏します。そのため、上司をはじめ周囲からの早期発⾒が、重篤化の防止に繋がります。
社員の不調の兆しは、⾏動⾯や感情⾯に何らかの異変となって現れるため、見逃がさないよう、ポイントを周知しておきましょう!
また、元々「物忘れが多い」等は取り上げず、以前と比較して状況が悪化傾向にあるのかどうかがチェックするポイントです。
- ●勤怠が乱れる
- ●集中⼒が低下した、ミスが増加した
- ●業務での会話や思考、メール返信などのスピードが落ちた
- ●帰りが急に早くなる
- ●⽇中にぼーっとしている
- ●⽇報の量が減った
- ●遅刻や早退、⽋勤が増える
- ●物忘れをすることが増えた
- ●メールの返信が遅くなった
- ●月曜⽇や休み明けの遅刻、⽋勤が増える
- ●普段なら起こさないミスを起こした
- ●業務スピードが落ちた
- ●⽴て続けにミスを起こした
- ●会話や思考のスピードが遅くなったように感じる
- ●服装、化粧などに無頓着になった
- ●睡眠時間が不規則になったり、⽣活が乱れはじめた
- ●嗜好品(お酒やタバコ、コーヒー)の消費量の変化
- ●髪型や化粧が乱れてきた
- ●業務中に眠そうにしている
- ●喫煙の回数が増えた
- ●肌あれが目⽴つようになった
- ●お酒の量が増えた
- ●感情の起伏が激しくなった
- ●暗く陰気になった、悲観的な発⾔が増えた
- ●無表情になった
- ●いきなり泣き出すようになった
- ●表情が暗くなる
- ●目がとろんとしている
- ●怒りっぽくなった
- ●⾃分から発⾔をすることが減った
- ●遠い目をする
- ●⾔い訳をするようになった
- ●ネガティブな発⾔が増えた
- ●何かに感動したり、⼀⽣懸命取り組もうという意欲や感情を感じなくなった
- ●好きだった趣味などを最近しなくなっていたり、楽しめなくなっている
- ●必死さが感じられなくなった(やればできる目標を未達するようになる)
- ●SNSの更新が減る
- ●SNSへの投稿内容がネガティブなものになった
- ●休みの⽇にずっと寝ている
前述のように、メンタル不調の多くは本人も気づかないうちに進行している場合が多いですが、気づいていた場合でも上司や周囲に弱みを見せたがらない社員も多く、発見は遅れます。早めの相談を受けるために、普段からのリレーション(信頼関係)構築が重要です。
-
・⾃⾝を尊重してくれるか
→部下は上司に認められたいと思っている -
・業務能⼒は⾼いか
→仕事の関係なので当然重要 -
・⾔動に具体性があるか
→曖昧だと⾃分が被害を受ける -
・物腰がやわらかく丁寧か
→ただでさえ上司は⾼圧的に⾒える -
・柔軟性があるか
→上司は融通が利かない(堅物)と思われている -
・人間味があるか
→部下は上司に守られたいと思っている -
・おちゃめで可愛げがあるか
→部下は上司と近づきたいと思っている
エン・ジャパンでは、「社員の心の不調」を防ぐため、人事を筆頭に全社でメンタルヘルスケアに取り組んでいます。
実際に効果に繋がっている事例もあり、以下に紹介します。ぜひ参考にして頂くと共に、ご興味や疑問があれば、
ぜひ担当営業にお声がけください。

メンタル不調の発⽣リスクの高い「社歴の浅い社員」などを、現場で直接マネジメントしている「チームリーダー」に対して、メンタルヘルスの知識と心得を伝える研修を実施。
基礎的なメンタルヘルスの知識に加えて、面談の実践方法、加えてこれまで発生してしまった不調者を元にした「部下のメンタルを弱くさせる上司像」や「部下の不調が発生しやすいメンバーとのコミュニケーション例」などを研修にて解説。管理監督者としては初任レベルである全社のチームリーダーに実施していることがポイントです。
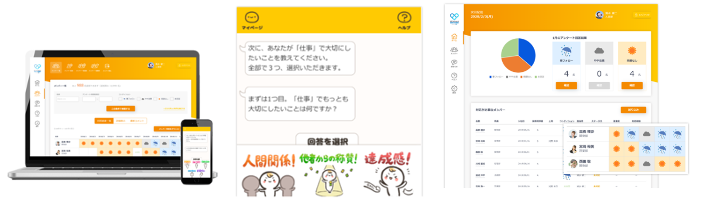
社員への毎月のアンケートによって離職リスクを可視化する「HR OnBoard NEXT」を、全社員で実施。 メンバーのコンディションやアラートが、お天気マークによって一目で確認できるサービス。 仕事状況だけでなくメンタル不調など、コンディションが悪い場合は「雨」マークが表示されるため、 不調者の「早期発見」に繋がっています。
上長の「早期対応」実施は現場に託されるため、1000人規模のエン・ジャパンでは完全な対応実施が課題になっているものの、まずは不調者の可視化に繋がることが第一ステップとして、活用を進めています。
参考:https://onboard-next.com/
2020年の緊急事態宣言後も、在宅でのテレワークの推進を進めてきたエン・ジャパン。しかし、コミュニケーション不足の問題が各所で発生。解消のために始まったバーチャルオフィス活用が始まりました。
オンライン上にあるオフィスに、自身のアバターが出勤。同僚のアバターと距離が近ければ人の声がよく聞こえ、会話ができたり、施錠可能な会議室で他の人に聞かれないようにミーティングもできるなど、テレワークによって大きく減った雑談やちょっとした業務上の相談がすぐにできることが特徴です。
普段からのリレーション(信頼)構築にもつながり、社員のコンディション把握がしやすくなったと好評。昨年12月からは、バーチャル本社も設立し、全社員が自由に事業部ごとのフロアを行き来できる仕組みに進化中です。
不調者を発見後の、フローは以下が一般的な流れとなります。
まず早期発見した際の、上司との相談(面談)が重要。以下に、面談で周囲すべきことを解説します。
社内のデスク周辺や、社員がよく出⼊りする社外の飲⾷店などが、他者に話が聞こえる場所のため⾯談場所としては避けるべきです。
他の社員がいるところで、強引に健康状態を聞き出そうとすることはパワハラ・モラハラにも該当し、相談した社員に深いダメージを与えることにもつながります。
プライバシーへの配慮はもちろん、仕事の延⻑では健康に関する問題は話しにくいもの。会議室など相談しやすい環境を整えましょう。
上司の腕組み、踏ん反り返ったり、⾜を組んだり、頬杖を突く姿勢は威圧的態度であるため避けましょう。
PCを開いたまま別の作業をしながらの面談は言語道断。他に何かをしながらの⾯談は絶対NGです。
ちなみに、正対せず、少しずらして座わるのは相手の緊張を防ぐため良いでしょう。相手を受容し、肯定的に話を聴きましょう。
「傾聴」とは、⼝をはさまず、受容的・共感的に相手の話を聴くことです。
メンタルに問題を抱えた社員は、自分本来の姿を認識することが難しく、適切な判断ができなくなっている可能性があります。
まず傾聴することで、自分自身への理解を深め、納得のいく結論や判断に到達しやすくなります。
面談時の受け答えは、基本的には自身の発⾔は控え、「はい」、「ええ」、「〇〇なのですね(〇〇は相手の言葉を繰り返す)」など、あいづち、うなずき、繰り返しで受け答えしましょう。また、相手が繰り返す言葉や、感情がこもった言葉を中心に「⾔いたいであろうこと」を簡潔に伝え返してあげることも重要です。話の筋道を整理することに加え、相手の気づきを促進させていきましょう。
面談を通して、問題を把握、問題の核心が見えてきたら、解決に向けて適切な上司、人事労務(保健師・産業医含む)と連携していきましょう。
- ●上司の発⾔が遠回しすぎるため、論旨が曖昧で伝わりにくい
- ●⻑時間にわたって話をする(疲労から嫌悪感に発展)※30分~1時間が目安
- ●⾯談内容がハラスメント(セクハラ・パワハラ)に抵触する
- ●上司が「信頼されている」と思い込み、しつこく聞き出そうとする
- ●上司が必要以上の配慮を決定してしまう(業務や職場環境に支障をきたす)
- ●上司がその場で解決を図ろうとし、場当たり的な指⽰をだす(就業制限など)
- ●上司が執拗に病院を勧める(特に精神科、⼼療内科)
事前にリレーション(信頼関係)構築がされていたとしても、上司だから相談できることもあれば、上司だからこそ相談できないこともあります。
焦らず、慌てず、上司が全部解決しようとないことが大事です。
体調が悪い社員には残業の制限や休暇をとらせる、または業務内容を軽減させる措置が必要ですが、期間や程度などは医師に確認する方が安全です。
上司、人事労務担当者、専門家(産業医・保健師)と連携していきましょう。
メンタルヘルス悪化は、社員の「生産性悪化」「労災リスク」に直結し、企業にとって大きな損失に繋がります。
加えて続くコロナ禍、企業規模問わず、社員一人ひとりにかかるストレスは大きい状況です。
メンタル不調を防ぐ予防策を参考に全社の課題を改善すること、不調者の早期発見・早期対応できる体制や教育を実施することが、なにより大切です。ぜひ本特集を参考に、メンタルヘルスの対策をご検討ください。





仕事量や組織形態(命令系統、人材配置)の改善、仕事環境(温度・湿度、照明、騒音他)、仕事方法(執務スペースや作業姿勢、身体や感覚器官への負荷)等、ストレス要因となる職場環境の問題点を把握し、できるものから改善します。
特に「管理監督者」は、職場改善を行なう上でのキーパーソン。メンタルヘルスの基礎知識をしっかり持ってもらうことで、職場の問題把握や改善を推進することが可能です。また、社員に自身のストレス管理方法を学ばせることや、ストレスチェックを促すことで、メンタル不調の未然防止や健康増進に繋がっていきます。2次予防・3次予防はあくまで対処療法と考え、1次予防でストレス要因を根幹から断つことが、コロナ禍は問わず、中長期的な企業運営において重要になります。